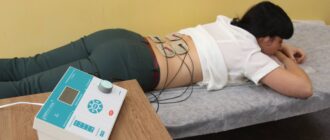
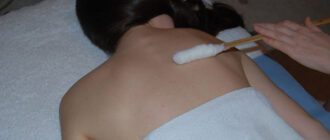
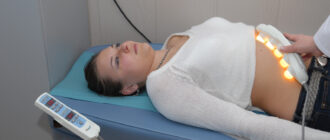
Отделение лазерной онкологии и фотодинамической терапии ГНЦ лазерной медицины создано в 1991 г. по инициативе и при непосредственном участии основателя центра акад. О.К.Скобелкина. С момента основания по настоящее время отделением руководит д.м.н., проф. Евгений Филиппович Странадко.
Основным направлением исследований отделения является разработка метода фотодинамической терапии (ФДТ) злокачественных новообразований, а в последние годы и ряда неопухолевых заболеваний.
Фотодинамическая терапия (ФДТ) – новый метод лечения злокачественных новообразований и ряда неопухолевых заболеваний, обладающий высокой эффективностью и практически не имеющий побочных эффектов и осложнений.
Для процедуры нужен только лазер и фотосенсибилизатор – лекарство, повышающее чувствительность тканей к свету.
Современные фотосенсибилизаторы для фотодинамической терапии обладают способностью избирательно накапливаться в злокачественных опухолях и других патологических тканях.

Важно и то, что чаще всего для достижения требуемого эффекта – разрушения опухоли – нужна всего одна процедура. После операции на месте опухоли практически не остается никакого следа.
Поэтому не требуется дополнительных косметических операций. Больные переносят процедуру легко. Для них самое неприятное – это укол для однократного внутривенного введения лекарства.
Воздействие же низкоинтенсивного лазерного луча безболезненно.
В феврале 1992 года в отделении онкологии и ФДТ впервые в Российской клинической практике было проведено лечение методом ФДТ.
К настоящему времени сотрудниками отделения накоплен огромный опыт клинического применения ФДТ для лечения рака различных локализаций и неопухолевых заболеваний. Число больных, получавших лечение методом ФДТ в ГНЦ лазерной медицины превышает 3 500.
В рамках клинических исследований сотрудниками отделения разработаны методики ФДТ рака различных локализаций с отечественными и зарубежными фотосенсибилизаторами первого и второго поколения.
В отличие от хирургического лечения, лучевой и химиотерапии ФДТ не сопровождается побочными эффектами и осложнениями и легко переносится больными с тяжелой сопутствующей патологией. При этом эффективность разработанных медицинских технологий применения ФДТ нередко превышает традиционные методы лечения рака.
Созданы методики безоперационного органосохраняющего лечения опухолей головного мозга, рака кожи, слизистой оболочки полости рта, языка, нижней губы, гортани, трахеи и бронхов, пищевода и желудка, гениталий. В настоящее время разрабатываются методы лечения рака желчевыводящих путей, предстательной железы.
Лазерное безоперационное лечение больных раком пищевода с использованием метода ФДТ

ФДТ обтюрирующего рецидива рака пищевода.А – до лечения нитевидный просвет пищевода протяженность стеноза 12 см. Больной не может принимать даже жидкую пищу.
В – после курса лечения методом ФДТ. Восстановление просвета пищевода, нормализация пассажа пищи.
ФДТ позволяет излечить больных ранним раком пищевода и помочь больным с распространенным раком пищевода, обтюрирующим его просвет, затрудняющим глотание и нормальное прохождение пищи. Эта безболезненная эндоскопическая процедура избавляет больного от операции наложения гастростомы, улучшает качество и увеличивает продолжительность жизни больных.
Фотодинамическое лазерное безоперационное лечение больных раком легкого
При раке трахеи, главных, промежуточных и долевых бронхов ФДТ позволяет: а) при раннем раке – излечить больного; б) при распространенных, обтюрирующих просвет трахеи и крупных бронхов, раковых опухолях с затруднением дыхания – увеличить просвет органа и улучшить дыхательную функцию (паллиативная эндоскопическая ФДТ)
Лечение рака большого дуоденального соска (БДС), головки поджелудочной железы и внепеченочных желчных протоков.
Метод ФДТ позволяет ликвидировать затруднения при прохождении желчи (желтуха) вследствие развития злокачественной опухоли, значительно улучшить качество и увеличить продолжительность жизни больных. Разработаны специальные методы подведения света при ФДТ рака данной локализации.
Фотодинамическая терапия злокачественных опухолей головы и шеи

Лечение рецидива рака языка после лучевой терапии методом ФДТ. 1 – до лечения, рецидивная опухоль диаметром 2 см на нижней поверхности языка. 2 – после курса лечения методом ФДТ. Полная резорбция опухоли. Сохранена функция органа. Срок наблюдения без рецидива более 5 лет.
Применение ФДТ для лечения плоскоклеточного рака языка, дна полости рта, нижней губы, рото- и носоглотки позволяет излечить больных без необходимости в сложной, труднопереносимой и зачастую калечащей, операции.
Благодаря применению ФДТ как органосохраняющей методики у таких больных сохраняется функция языка, не развивается несмыкание губ. В отделении накоплен большой опыт лечения раком данной локализации. ФДТ применяется как самостоятельный метод и в комбинации с современными методиками лучевой и химиотерапии, которые значительно улучшают прогноз.
Фотодинамическая терапия злокачественных опухолей кожи
Применение органосохраняющего метода ФДТ для лечения рака кожи базальноклеточной карциномы избавляет больных от операции и последствий хирургического лечения, таких как рубцовые деформации и келоиды. Исследования, проведенные в ГНЦ ЛМ ФМБА доказали высокую эффективность ФДТ как при раннем раке кожи, так и в далеко зашедших случаях.
ФДТ с успехом применяется при рецидивах рака кожи после лечения традиционными методами. Отличный косметический эффект ФДТ рака кожи позволяет применять данный метод в первую очередь при локализации опухолей на лице, включая множественные и рецидивные поражения.
Фотодинамическая терапия предопухолевых заболеваний

Лечение местнораспространенного базальноклеточной рака кожи лица методом ФДТ. А – до лечения. Обширная опухоль кожи щеки с изъязвлением. В – после курса лечения методом ФДТ.
Высокая эффективность, хорошая переносимость и сравнительная простота применения метода ФДТ позволяет с успехом применять его для лечения предопухолевых заболеваний, которые при отсутствии адекватного лечения имеют высокую вероятность перерождения в рак.
К ним актинический кератоз, пищевод Барретта, дисплазия шейки матки и ряд других. Применение ФДТ при этих заболеваниях приводит к излечению без каких-либо существенных последствий, избавляя таким образом больных от риска развития злокачественной опухоли.
Источник:
Фотодинамическая терапия в Израиле – лечение рака без операции по доступной цене
 Израильская медицина на несколько десятилетий опережает в развитии практическое здравоохранение стран СНГ. Активное использование таргетных препаратов, современное техническое оснащение профильных отделений, высокий уровень профессиональной компетенции врачей и среднего медицинского персонала создают идеальную среду, в которой у болезни просто-напросто не остаётся шансов.
Израильская медицина на несколько десятилетий опережает в развитии практическое здравоохранение стран СНГ. Активное использование таргетных препаратов, современное техническое оснащение профильных отделений, высокий уровень профессиональной компетенции врачей и среднего медицинского персонала создают идеальную среду, в которой у болезни просто-напросто не остаётся шансов.
Очередной прорыв в зарубежной медицине совершила аппаратная неинвазивная методика – фотодинамическая терапия. На просторах стран СНГ, данную процедуру и по сей день используют в качестве безобидной физиотерапевтической методики. В это же время, метод фотодинамической терапии в Израиле используется для лечения различных онкологических, инфекционных и воспалительных заболеваний.
Доверьтесь богатому клиническому опыту зарубежных специалистов, сделав выбор в пользу современной, атравматичной и финансово-доступной методики – фотодинамической терапии.
За счет широкого спектра физиологических эффектов и простоты проведения данная процедура используется как самостоятельный метод лечения при следующих патологиях:
Онкологические патологии:
- Опухоли кожи и слизистых оболочек, с глубиной залегания не более 1 см
- Базалиома
- Плоскоклеточная карцинома кожи
- Рак гортани
- Плоскоклеточный рак шейки матки
- Карцинома прямой кишки
- Рак наружных половых органов (вульвы, полового члена)
- Интраоперационная фототерапия мочевого пузыря, печени, бронхов и пищевода
Гинекологические заболевания:
- Дисплазия шейки матки и цервикального канала
- Кольпит
- Цервицит
- Эрозия шеечного зева
Дерматология:
- Акне
- Псориаз
- Повышенная ломкость капилляров кожи (купероз)
- Розацеа
- Грибковые дерматиты
- Себорея
- Гиперкератоз
- Доброкачественное лентиго
- Рубцовая атрофия
- Трофические язвы при сахарном диабете
Стоматология:
 Тяжелые формы пародонтоза
Тяжелые формы пародонтоза- Гингивит
- Альвеолит
- Дисбактериоз ротовой полости
- Начальные стадии кариеса
ЛОР-патологии:
- Хронический фарингит
- Тонзиллит
Источник:
Лечение возрастной макулярной дегенерации (ВМД)
По данным Всемирной Организации Здравоохранения, возрастная макулярная дегенерация является одной из наиболее частых причин слепоты и слабовидения у лиц старшей возрастной группы.
Возрастная макулярная дегенерация — хроническое дегенеративное нарушение, которым чаще всего страдают люди после 50 лет. По официальным материалам Центра ВОЗ по профилактике устранимой слепоты, распространенность этой патологии по обращаемости в мире составляет 300 на 100 тыс. населения.
В экономически развитых странах мира ВМД как причина слабовидения занимает третье место в структуре глазной патологии после глаукомы и диабетической ретинопатии. В США 10% лиц в возрасте от 65 до 75 лет и 30% старше 75 лет имеют потерю центрального зрения вследствие ВМД.
Терминальная стадия ВМД (слепота) встречается у 1,7% всего населения старше 50 лет и около 18% населения старше 85 лет. В России заболеваемость ВМД составляет 15 на 1000 населения.
ВМД проявляется прогрессирующим ухудшением центрального зрения и необратимым поражением макулярной зоны.
Макулодистрофия — двустороннее заболевание (примерно в 60% случаев поражаются оба глаза), однако, как правило, поражение более выражено и развивается быстрее на одном глазу, на втором глазу ВМД может начать развиваться через 5-8 лет.
Зачастую пациент не сразу замечает проблемы со зрением, поскольку на начальном этапе всю зрительную нагрузку на себя берет лучше видящий глаз.
Нормальное зрение

Макулодистрофия

ВАЖНО! При снижении остроты зрения как вдаль, так и на близком расстоянии; затруднениях, возникающих при чтении и письме; необходимости более сильного освещения; появлении перед глазом полупрозрачного фиксированного пятна, а также искажении контуров предметов, их цвета и контрастности — следует немедленно обратиться к офтальмологу. Диагноз «макулодистрофия» может быть установлен только врачом-специалистом. Однако, высокоинформативным является самоконтроль зрительных функций каждого глаза в отдельности при помощи теста Амслера.
- Макула – это несколько слоев специальных клеток. Слой фоторецепторов расположен над слоем клеток пигментного эпителия сетчатки, а ниже – тонкая мембрана Бруха, отделяющая верхние слои от сети кровеносных сосудов (хориокапиляров), обеспечивающих макулу кислородом и питательными веществами.
- По мере старения глаза накапливаются продукты обмена клеток, образуя так называемые «друзы» – желтоватые утолщения под пигментным эпителием сетчатки. Наличие множества мелких друз или одного (или нескольких) крупных друз считается первым признаком ранней стадии «сухой» формы ВМД. «Сухая» (неэкссудативная) форма наиболее часто встречается (примерно в 90% случаев).
- По мере накопления друзы могут вызывать воспаление, провоцируя появление эндотелиального фактора роста сосудов (Vascular Endothelial Grows Factor — VEGF) — белка, который способствует росту новых кровеносных сосудов в глазу. Начинается разрастание новых патологических кровеносных сосудов, этот процесс называется ангиогенезом.
- Новые кровеносные сосуды прорастают через мембрану Бруха. Так как новообразованные сосуды по природе своей патологические, плазма крови и даже кровь проходят через их стенки и попадают в слои макулы.
- С этого момента ВМД начинает прогрессировать, переходя в другую, более агрессивную форму – «влажную».Жидкость накапливается между мембраной Бруха и слоем фоторецепторов, поражает уязвимые нервы, обеспечивающее здоровое зрение. Если не остановить этот процесс, то кровоизлияния будут приводить к отслойкам и образованию рубцовой ткани, что грозит невосполнимой потерей центрального зрения. «Влажная» (экссудативная) форма встречается значительно реже «сухой» (приблизительно в одном-двух случаях из 10), однако является более опасной – происходит стремительное прогрессирование и зрение ухудшается очень быстро.
- Резкое снижение остроты зрения, отсутствие возможности улучшить зрение очковой коррекцией.
- Затуманенность зрения, снижение контрастной чувствительности.
- Выпадение отдельных букв или искривление строчек при чтении.
- Искажение предметов (метаморфопсии).
- Появление темного пятна перед глазом (скотома).
| Снижение остроты зрения | Снижение контрастной чувствительности |
| Центральная скотома | Метаморфопсия — восприятие предметовв искаженном виде |
Цель лечения возрастной макулярной дегенерации
Возрастная макулярная дегенерация поддается лечению. Однако, еще не так давно существовал лишь один способ остановить «протекание» сосудов при влажной ВМД — лазерная коагуляция. Но этот метод не позволял устранить причину появления паталогических сосудов, и был лишь временной мерой.
В начале 2000-х годов было разработано более эффективное лечение под названием «прицельная терапия». Этот метод основан на воздействии специальными веществами именно на белок VEGF.
В настоящее время так называемая анти-VEGF терапия полностью изменила подходы к лечению ВМД, позволяя сохранить зрение и поддержать качество жизни миллионов людей во всем мире.
Анти-VEGF терапия может не только уменьшить прогрессирование ВМД, но в некоторых случаях даже позволяет улучшить зрение.
Лечение эффективно, но только в тех случаях, когда оно проведено до образования рубцовой ткани и до необратимой потери зрения.
Интравитреальные инъекции препаратов — Анти-VEGF терапия
Чтобы препараты, противодействующие развитию новых сосудов, эффективно воздействовали на макулу, необходимо провести инъекцию непосредственно в стекловидное тело глаза. Процедура выполняется в условиях стерильности операционного зала квалифицированным врачом-офтальмологом.
Процедура введения препарата занимает лишь несколько минут и не вызывает никаких болевых ощущений.
По мере того, как анти-VEGF препарат проникает в ткани макулы, он снижает уровень активности белка, в результате останавливается рост патологических кровеносных сосудов, после чего эти сосуды начинают распадаться и регрессировать, а при постоянном лечении аномальная жидкость также рассасывается.
Контроль ангиогенеза и связанной с ним отечности стабилизирует зрительную функцию и предотвращает дальнейшее повреждение макулы. По данным клинических исследований приблизительно у 30% процентов пациентов получающих анти-VEGF терапию влажной ВМД определенная часть утраченного вследствие этого заболевания зрения восстанавливается.
Препараты для лечения возрастной макулярной дегенерации – ЛУЦЕНТИС (Lucentis) и ЭЙЛЕА (Eylea)
Первым препаратом для анти-VEGF терапии в виде интравитреальных инъекций, сертифицированным в России для применения в офтальмологии, был ЛУЦЕНТИС, совершивший настоящую революцию в лечении ВМД и ставший «золотым стандартом»..
В июне 2006 года он был утвержден американским агентством по контролю за лекарственными средствами (FDA) как уникальное средство для лечения возрастной макулярной дегенерации, а в 2008 году был зарегистрирован и в России.
С 2009 года офтальмологические клиники «ЭКСИМЕР» применяют препарат ЛУЦЕНТИС в клинической практике.
Ученые продолжали изыскания, чтобы создать препарат более пролонгированного действия, не уступающий по качественным результатам ЛУЦЕНТИСу.
В ноябре 2011 года в США был одобрен для лечения влажной формы возрастной макулярной дегенерации сетчатки новый препарат ЭЙЛЕА.
С марта 2016 года препарат зарегистрирован в России и начал применяться в офтальмологических клиниках «Эксимер».
Почему ЛУЦЕНТИС И ЭЙЛЕА эффективны?
До появления этих препаратов в качестве анти-VEGF терапии использовались средства, созданные для лечения онкологических заболеваний. ЛУЦЕНТИС (а впоследствии и ЭЙЛЕА) были специально разработаны для применения в офтальмологии, что обеспечивает их более высокую эффективность и безопасность.
В состав препарата ЛУЦЕНТИС входят молекулы действующего вещества — ранибизумаба, которое снижает избыточную стимуляцию ангиогенеза (роста патологических сосудов) при возрастной макулярной дегенерации и нормализует толщину сетчатки. ЛУЦЕНТИС быстро и полностью проникает во все слои сетчатки, уменьшает макулярный отек и предотвращает увеличение размера поражения, прогрессирование образования и прорастания сосудов и новые кровоизлияния.
ЭЙЛЕА — препарат, содержащий активное вещество — афлиберцепт, молекулы которого действуют как «ловушка», сращиваясь с молекулами не только эндотелиального фактора роста сосудов (VEGF), а также плацентарного фактора роста (PIFG).
ЭЙЛЕА характеризуется более продолжительным внутриглазным действием, что позволяет проводить инъекции реже.
Кроме того, этот препарат может применяться не только при «влажной» форме возрастной макулярной дегенерации, но и в случаях ухудшения зрения, вызванного диабетическим макулярным отеком и макулярным отеком вследствие окклюзии вен сетчатки.
Что показывают научные исследования?
Клиническая активность и безопасность препаратов были доказаны в ряде крупных международных испытаний. Результаты поистине впечатляют – у большинства пациентов не только остановилось прогрессирование заболевания и сохранилась острота зрения, но этот показатель значительно улучшился.
Толщина центральной зоны сетчатки до и после лечения
- В сравнении с лазерным лечением (фотодинамической терапией) препараты анти-VEGF терапии ощутимо превзошли результаты по получаемой остроте зрения: к 6 месяцам лечения инъекционная терапия давала ~8,5-11,4 буквы (по шкале ETDRS), тогда как в группе лазерного лечения – 2,5 буквы. К 52 неделе группы анти-VEGF приобрели 9,7-13,1 букв, тогда как группа лазерного лечения потеряла 1 букву.
- Через 52 недели лечения доли пациентов, сохранивших остроту зрения, в группах, которые принимали ЛУЦЕНТИС и ЭЙЛЕА, были 94,4% и 95,3% соответственно.
- Доли пациентов с увеличением остроты зрения на ≥15 букв по шкале ETDRS – с ЭЙЛЕА – 30,6%, с ЛУЦЕНТИСОМ – 30,9 %, а среднее значение улучшения остроты зрения – 7,9 букв и 8,1 буквы при лечении ЭЙЛЕА и ЛУЦЕНТИСОМ.
- Среднее изменение толщины центральной зоны сетчатки: -128,5 мкм (ЭЙЛЕА) и -116,8 мкм (ЛУЦЕНТИС).
Частота приема и дозировка
Препарат ЛУЦЕНТИС вводится в стекловидное тело в дозе 0,5 мг (0,05 мл).
Сначала проводятся 3 последовательные ежемесячные инъекции Луцентиса (фаза «стабилизации»), затем количество инъекций рекомендует врач в зависимости от состояния зрительных функций и степени заболевания (фаза «поддержания»).
Интервал между введениями доз составляет как минимум 1 месяц. После наступления фазы стабилизации лечение препаратом приостанавливается, но 2-3 раза в год пациентам необходимо проходить скрининг состояния зрительной системы.
Лечение препаратом ЭЙЛЕА начинают с трех последовательных инъекций в стекловидное тело в дозе 2 мг, затем выполняют по одной инъекции через 2 месяца, при этом дополнительных контрольных осмотров между инъекциями не требуется. После достижения фазы «стабилизации» интервал между инъекциями может быть увеличен лечащим врачом на основании результатов изменения остроты зрения и анатомических показателей.
, А. Александр Исакович, Москва
Я, Альтерман Александр Исакович, просто потрясён вниманием и чуткостью доктора Калаши Зураба Юсуповича и Юсуповой Ирине Сргеевне. Я инвалид 2й группы, ветеран труда 1938 года рождения.
- Ë
- È
- Врач рекомендовал пройти исследование на ОСТ – зачем?
Обследование сетчатки при помощи когерентного томографа, который разработан с максимальным учетом клинических потребностей и позволяет получать двух- и трехмерное изображение строения сетчатки и структур диска зрительного нерва, осуществляет контроль за состоянием макулы — области сетчатки, отвечающей за центральное зрение. Когерентный томограф делает возможным проведение ранней диагностики, когда еще нет никаких симптомов заболевания. Такой подход позволяет начать лечение на самом раннем сроке, что, в свою очередь, дает наилучший результат.
- Ë
- È
- Врач рекомендует укрепление сетчатки – зачем?
Очень часто дистрофические изменения сетчатки сопровождают среднюю и высокую степени близорукости. Дело в том, что обычно в этом случае увеличивается размер глазного яблока, и сетчатка, выстилающая его заднюю поверхность, растягивается, что ведет к дистрофии.
Современное лечение такого состояния, а также других видов дистрофий (многие воспалительные и сосудистые заболевания сетчатки ведут к дистрофиям) происходит при помощи аргонового лазера.
Основная цель этого лечения — укрепление, а в случае отслойки сетчатки — послеоперационное ограничение разрыва сетчатки.
- Ë
- È
- Поставили диагноз отслойка сетчатки – что делать?
Отслойка сетчатки — это отделение сетчатой оболочки глаза от сосудистой. При разрыве сетчатки внутриглазная жидкость проникает под нее и отслаивает от сосудистой оболочки. Если произошла отслойка сетчатки, нужно немедленно обратиться к врачу, так как промедление может грозить слепотой.
Обычно при отслойке сетчатке проводят хирургическое лечение.
Это может быть экстрасклеральное балонирование или пломбирование (цель такого лечения — добиться прилегания сетчатки к сосудистой оболочке), затем проводится лазерная коагуляция и витрэктомия (применяется для удаления из стекловидного тела рубцов, крови).
Хирургические методы лечения обычно требуют ограничения зрительной работы, физической активности. Каким именно будет зрение после операции во многом зависит от того, имеются ли какие-либо сопутствующие заболевания глаза, влияющие на возможность хорошо видеть.
| Задать вопрос | Все вопросы |
Ведущий офтальмохирург и медицинский директор клиник «Эксимер», врач высшей категории, доктор медицинских наук, профессор,
академик РАЕН
Пашинова Надежда Федоровна Главный врач московской офтальмологической клиники «Эксимер», врач-офтальмохирург высшей категории, доктор медицинских наук, доцент,
академик РАЕН
Лихникевич Евгений Никифорович
Врач-офтальмохирург высшей категории
Лечение возрастной макулярной дегенерации (ВМД)
Оценка статьи: 4.6/5 (150 оценок)
Источник:
Фотодинамическая терапия (ФДТ) в Москве: клиники, цены и отзывы. Сайт «Московская офтальмология»
Метод фотодинамической терапии (ФДТ) сетчатки глаз используют для лечения влажной формы возрастной макулярной дегенерации. Данная методика не используется для лечения сухой формы заболевания. Фотодинамическая терапия является своеобразной альтернативой лазерной хирургии. Однако ее используют только в крайних случаях.

Фотодинамическая терапия: механизм действия
В процессе фотодинамической терапии в кровоток пациента вводят специфическое светочувствительное вещество вертепорфин (препарат Визудин). Это вещество способно накапливаться в измененных сосудах в области макулы.
Далее на глаз воздействуют лазером, который активирует действие препарата и способствует формированию кровяных сгустков. Они и блокируют измененные сосуды.
Подобное «склеивание» сосудов после фотодинамического лечения обеспечивает:
- устранение скопления жидкости под сетчаткой, которая нарушает положение и форму макулы;
- остановку разрастания соединительной ткани и патологической мембраны под сетчаткой, которые разрушают клетки макулы;
- предупреждение полной потери центрального зрения.
Длительность фотодинамической терапии в основном составляет 20 минут. Процедура может быть совершена в кабинете офтальмолога или в специализированной клинике.
Эффективность фотодинамической терапии
С помощью блокирования роста патологических сосудов в области макулы фотодинамическая терапия способствует предупреждению и дальнейшему развитию влажной формы возрастной дегенерации сетчатки глаза.
Фотодинамическая терапия (ФДТ) с Визудином не восстанавливает уже утраченное зрение, однако ее действие останавливает прогрессирование повреждений сетчатки глаза и постепенное ухудшение зрения.
Пациентам с влажной формой дегенерации сетчатки глаз требуется комплексная терапия для получения необходимого эффекта.
Как считают некоторые специалисты, использование фотодинамического лечения может быть более эффективным и безопасным, чем лазерная хирургия.
Применение лазерной терапии всегда приводит к перманентной потере центрального зрения, в результате чего образуется центральное слепое пятно. Также лазерная терапия не способна остановить развитие патологических сосудов.
ФДТ воздействует целенаправленно на кровеносные сосуды и не повреждает нервные клетки макулы и сетчатки.
Фотодинамическая терапия способна уменьшить риск потери зрения, не допуская разрастания патологических сосудов, которые расположены под сетчаткой глаза, а также кровотечения из них. Эффективность лечения будет напрямую зависеть от локализации и строения пораженных сосудов.
Замедление процесса деградации сетчатки глаз часто носит временный характер. Деградация возобновляется через некоторое время после лечения. Примерно через 3 месяца пораженные сосуды начинают снова кровоточить.
Для достижения необходимого клинического эффекта пациентам с влажной формой деградации сетчатки назначают несколько видов терапии одновременно.
Фотодинамическая терапия (ФДТ) с Визудином способствует повышению чувствительности кожи и глаза к свету. После лечения пациенту необходимо будет в течение 3-5 дней избегать солнечных прямых лучей и при выходе на улицу использовать солнцезащитные очки. Следующий осмотр врача обычно назначают через месяц после окончания лечения.

Возможные риски
После проведения фотодинамической терапии серьезное ухудшение зрения может наблюдаться в 1-3% случаев. Чаще всего зрение в дальнейшем частично восстанавливается. Существуют и другие побочные эффекты:
- Временные явления ухудшения зрения: снижение остроты зрения, возникновение патологического зрения, нарушения полей зрения.
- Кровотечение, боль, отек, воспалительный процесс в месте введения Визудина. У некоторых пациентов также могут возникнуть боли внизу спины. Это также является результатом действия препарата.
- Возникновение фотосенсибилизации (солнечный ожог).
Применение фотодинамического лечения эффективно только при влажной форме возрастной макулярной дегенерации.
Общая эффективность и отдаленные результаты применения данного метода лечения еще находятся на стадии изучения. Визудин – это дорогостоящий препарат.
Тем не менее, необходимо сопоставить цену данной терапии с возможным положительным эффектом, который замедлит потерю зрения при прогрессировании возрастной деградации сетчатки.
Лучшие глазные клиники Москвы
Источник:
Фотодинамическая терапия в офтальмологии где проводят | | Medic Справка
И. Б. Медведев, Е. И. Беликова, М. П. Сямичев
Оглавление
- Хориоидальная неоваскуляризация при заболеваниях глазного дна. 8
- Инструментальная диагностика хориоидальной неоваскуляризации. 16
- Современные методы лечения хориоидальной неоваскуляризации. 25
- История фотодинамической терапии. 36
- Механизм действия, локализация фотосенсибилизаторов. 38
- Фотосенсибилизаторы в офтальмологии. 41
- Экспериментальное и клиническое применение фото динамической терапии в офтальмологии. 44
- Фотодинамическая терапия с визудином в лечении хориоидальной неоваскуляризации при макулярной патологии. 58
- Методика выполнения ФДТ. 67
- Собственные наблюдения. 73
Лечение сенильной макулодистрофии (СМД) с неоваскуляризацией, оказывающей разрушительное действие на центральное зрение, остается одной из неразрешимых проблем современной офтальмологии. Заболевание наиболее распространено среди городского населения пожилого возраста.
На протяжении последних трех десятилетий диагностика данного недуга стала гораздо точнее, а достижения в области эпидемиологии, генетики, в частности ангиогенетики, способствовали формированию более глубокого понимания патофизиологического аспекта заболевания.
Несколько лет назад единственным доступным методом лечения, который довольно спорно можно было назвать успешным и который применялся у небольшого числа больных, была лазерная коагуляция сетчатки.
В настоящее время известным доступным и наиболее успешным методом воздействия на СМД с субфовеальной неоваскуляризацией является фотодинамическая терапия (ФДТ).
В ходе многоцентровых рандомизированных клинических исследований ФДТ с вертепорфином было продемонстрировано, что ФДТ способна эффективно снижать риск потери зрения у значительной части больных СМД с субфовеальной неоваскуляризацией.
Областью применения ФДТ стали не только раковые опухоли, но и варикозные посттромбофлебитические болезни, лимфостазы, заживление ран, трофические язвы и др.
Сегодня в мире проводятся и другие крупные клинические испытания с использованием различных фотосенсибилизаторов, а также изучаются новые препараты на моделях животных. В том числе и мы совместно с нашими партнерами готовы к выпуску нового отечественного препарата.
В доступной литературе механизм терапевтического воздействия и последовательность реакций при ФДТ представляется следующим образом.
На первом этапе внутривенно вводится основной компонент лечения — фотосенсибилизатор, который накапливается в патогенных клетках.
Второй этап — это лазерное воздействие, вызывающее изменение химической структуры препарата и образование свободного внутриклеточного кислорода, что в свою очередь и приводит к гибели паталогичеких клеток неоваскулярной мембраны.
Целью настоящей книги является предоставление широкому кругу офтальмологов информации об истории и принципах ФДТ, о доклинических исследованиях различных фотосенсибилизирующих красителей в эксперименте, а также о методике и опыте применения ФДТ в клинике.
В нашей работе мы обобщили опыт группы зарубежных ученых, имеющих обширную практику в области фотодинамической терапии, а также свои наблюдения. К сожалению, мы пока единственный центр в Москве, у которого на вооружении находится этот метод.
Надеемся, что эта книга будет интересна специалистам по витреоретинальной патологии и офтальмологам, сталкивающимся с проблемами возрастной патологии сетчатки.
Фотодинамическая терапия
Фотодинамическая терапия (ФДТ) применяется в офтальмологии для лечения возрастной макулярной дегенерации в случае ее влажной формы. Следует сказать, что метод это не подходит для лечения сухой формы ВМД. Фотодинамическая терапия применяется в качестве альтернативы лазерной хирургии, однако используют ее только в крайних случаях.

Принцип действия
Во время проведения фотодинамической терапии в кровь пациента вводят специальное светочувствительное вещество, которое называется Визудин. Этот препарат накапливается только в патологически измененных сосудах, которые располагаются в макулярной области.
После этого область поражения обучают специальным лазерным устройством, в результате чего происходит активация препарата и образование тромбов в просвете артерий. Именно за счет этого и происходит исключение патологических сосудов из общей системы кровотока.
За счет этого после фотодинамической терапии нормализуется состояние:
Жидкость под сетчаткой больше не скапливается, поэтому положение и форма макулы возвращаются к прежним параметрам. Прекращается снижение центрального зрения. Не разрастается соединительная ткань и патологическая мембрана под сетчаткой, в результате чего прекращается разрушение клеток макулы.
Продолжительность сеанса фотодинамической терапии составляет около двадцати минут. Выполняют ФДТ как в кабинете окулиста, так и в офтальмологическом центре.
Эффективность ФДТ
При фотодинамической терапии используется лекарство Визудин, которое помимо патологических сосудов накапливается и в других тканях. В связи с этим глаза и кожный покров пациента становится более чувствительными к солнечным лучам.
Это обстоятельство требует соблюдения некоторых мер предосторожности: в течение 2-5 дней не находится под влиянием солнечных лучей (глаза защищать темными очками, а тело – одеждой).
Через месяц после фотодинамической терапии необходимо провести контрольное обследование пациента.
После сеанса ФДТ происходит остановка роста патологически измененных сосудов, поэтому дальнейшее прогрессирование патологических процессов при влажной форме ВМД не происходит.
Однако, эта методика не способна восстановить уже утраченное зрение, поэтому важно провести лечение на ранних стадиях заболевания. Именно это позволит предотвратить серьезное повреждение сетчатки и постепенное угасание зрительной функции.
Чтобы получить достаточный клинический эффект, пациентам с влажным типом ВМД нужно одновременно назначать несколько типов лечения.
Некоторые врачи считают применение ФДТ более безопасным и эффективным при сравнении с лазерной хирургией. При лазерном лечении возникает постоянная зона потери зрения. Кроме того, лазерные лучи не способны предотвратить рост патологических сосудов. Важно, чтобы процедура была направлена именно на сосуды глаза, а не на нервные клетки или другие структуры сетчатки и макулярной зоны.
При проведении сеанса фотодинамической терапии снижается риск развития слепоты, так как патологические сосуды в зоне сетчатки больше не образуются. При этом прекращается кровотечение и транссудация из измененных артерий. Эффективность терапии определяется точной локализацией патологических сосудов и строением их стенки.
Снижение скорости дегенеративных процессов в сетчатке имеет временный характер. Уже через несколько месяцев сквозь измененную стенку артерий вновь начинает выделяться жидкость. В связи с этим для закрепления результата лучше провести комплексное лечение.
Возможные риски
После проведения фотодинамической терапии значительное снижение зрительной функции отмечается в 1-3% случаев. Иногда зрение постепенно может вернуться.
Среди других побочных эффектов выделяют:
- Временное снижение остроты зрения, появление дефектов поля зрения. Отек, боль, воспаление, кровоизлияние в области введения препарата Визудин. Некоторые пациенты жалуются на боли в нижней трети спины, что также связано с введением лекарства в системный кровоток. Фотосенсибилизация, которая при несоблюдении правил безопасности может привести к ожогу.
Следует обратить внимание не то, что фотодинамическую терапию можно назначать исключительно при влажной форме ВМД. Эффективность методики и отдаленные результаты ФДТ требуют дополнительного изучения.
Сам препарат Визудин, который используют для проведения фотодинамической терапии, довольно дорогостоящий, однако положительный эффект от лечения вполне оправдывает это обстоятельство.
Именно ФДТ иногда необходима для сохранения зрения и предотвращения слепоты при влажной макулярной дегенерации.
Роль фотодинамической терапии в лечении возрастной макулярной дегенерации
Что такое фотодинамическая терапия?
Почему Визудин?
Лечение Визудином проводится в два этапа:
- препарат-фотосенсибилизатор (Визудин) вводится внутривенно; через 15 мин после начала инфузии Визудин активируется внутри глаза с помощью нетермического, или холодного, лазера.
Читайте также: Почему бывает температура после электрофореза?
Как действует Визудин?
- Попадая в кровоток, молекулы вертепорфина связываются с липопротеидами низкой плотности (ЛНП). Комплекс ЛНП-вертепорфин захватывается эндотелиальными клетками аномальных кровеносных сосудов хориоидеи, имеющих высокую концентрацию рецепторов к ЛНП, таким образом, вертепорфин избирательно накапливается в неоваскулярной ткани. Активированный лазером определенной волны Вертепорфин вызывает превращение обычного кислорода, содержащегося в тканях, в атомарный кислород, что ведет к структурному и функциональному повреждению клеток. Вертепорфин избирательно вызывает окклюзию новообразованных сосудов, без повреждения сетчатки и мембраны Бруха.
Терапия Визудином не может привести к восстановлению уже разрушенных фоторецепторов или поврежденных клеток сетчатки, но она уменьшает риск снижения остроты или потери зрения, замедляя прогресс ХНВ.
119034, Москва, ул. Пречистенка, 40/2, стр. 1. Тел.: (095) 727-00-44, www. lasik. ru
1922836, Санкт-Петербург, ул. Ярослава Гашека, 21. Тел.: (812) 177-34-20, 177-58-79, e-mail: lib@mntk. spb. ru
443068, Самара, ул. Ново-Садовая, 158. Тел.: (8462) 16-27-63, e-mail: sama-raglaz@hotmail. com
Источник:
Фотодинамическая терапия для глаз: показания, эффективность
 Современные технологии, гаджеты негативно отражаются на зрении. Поэтому многие офтальмологи рекомендуют, как можно меньше проводить времени около телевизора, компьютера, не сидеть часами в планшетах, смартфонах. На сегодняшний день существуют разные методики лечения. Насколько они эффективны?
Современные технологии, гаджеты негативно отражаются на зрении. Поэтому многие офтальмологи рекомендуют, как можно меньше проводить времени около телевизора, компьютера, не сидеть часами в планшетах, смартфонах. На сегодняшний день существуют разные методики лечения. Насколько они эффективны?
Фотодинамическая терапия (ФДТ)
На первом этапе проводится внутривенная инъекция фотосенсибилизатора, который избирательно накапливается в сосудистой ткани субретинальной неоваскулярной мембраны (СНМ).
Низкоэнергетическое лазерное излучение, взаимодействуя с фотосенсибилизатором, возбуждает (активирует) его. Вследствие этого процесса повышается тромбоцитарная активность и в дальнейшем усиливаются тромбоз и окклюзия новообразованных сосудов в области действия.
При этом изменения со стороны прилегающих участков сетчатки и хориоидеи минимальны.
Основное ограничение метода ФДТ в онкологии – глубина воздействия лазерного излучения. Препараты, применяемые в клинике, имеют спектр фотодинамического действия с максимумом в диапазоне 620-690 нм.
Как и транспупиллярную термотерапию, ФДТ сначала применяли в лечении новообразований.
Поскольку фотосенсибилизаторы имеют свойство избирательно накапливаться в новообразованной сосудистой сетке опухолей, то дальнейшая фотодинамическая терапия приводит к окклюзии сосудистой системы новообразования.
Особенности современной методики
Впоследствии ФДТ начали применять и при других заболеваниях, сопровождающихся развитием неоваскуляризации. Значительное количество фотосенсибилизаторов разрабатывается для лечения заболеваний, связанных с развитием СНМ.
Например, лютеин тексафирин (Lu-Tex), который является гидрофильным фотосенсибилизатором с максимумом абсорбции 730 нм, уже прошел исследования в эксперименте на моделях субретинальной неоваскуляризации у животных и сейчас проходит клинические испытания, цель которых – определение безопасности его применения у больных с субфовеальной неоваскулярной мембраной.
В 2001 г. были проведены гистологические исследования хирургически удаленной неоваскулярной мембраны после проведенной фотодинамической терапии.
Были обнаружены толстые фиброваскулярные мембраны, сосуды, подвергшиеся окклюзии, которые содержали тромботические массы и ультраструктурные повреждения в неоваскулярном эндотелии, экстравазальные скопления красных кровяных телец.
Также были обнаружены случайные сосуды с нормальным эндотелием и интактными эритроцитами.
Исследователи предположили, что протекание флюоресцеина с СНМ и увеличение неоваскулярного комплекса после ФДТ может быть обусловлено ростом новых сосудов и реканализации сосудов, подвергшихся окклюзии.
Метод фотодинамической терапии позволяет проводить лечение одновременно обоих глаз.
Второй глаз облучают лазерной энергией с теми же параметрами, что и первый, в течение 20 минут от начала введения раствора вертепорфина.
Повторные осмотры и флюоресцентная ангиография осуществляются через 3 месяца. В случае утечки флюоресцеина через сосуды СНМ и отсутствия у больного побочных эффектов проводят повторный сеанс ФДТ.
Основные правила
Больным, проходящим курс ФДТ, рекомендуется:
- избегать попадания на кожу и в глаза солнечных лучей, интенсивного внутреннего освещения (света от галогеновых, ультрафиолетовых и операционных ламп) в течение ближайших 24 часов после введения раствора вертепорфина;
- следует носить черные очки с высокой степенью защиты, брюки и рубашку с длинными рукавами в течение 48 часов;
- солнцезащитная косметика не уберегает от фотосенсибилизации;
- больной может смотреть телевизор;
- рекомендуется также осветление кожи слабым искусственным светом быстрой элиминации фотосенсибилизатора;
- больные должны всегда иметь при себе специальное сообщение для медицинского персонала на случай экстренных операций с предупреждением о необходимости соблюдения специфических условий при проведении оперативных вмешательств в первые 48 часов после сеанса ФДТ.
Побочные эффекты и противопоказания
Со стороны органа зрения можно выделить появление темных пятен, тумана и очень редко – субретинальное кровоизлияние.
Внимание! Не стоит использовать процедуру для больных, страдающих от порфирии, непереносимости вертепорфина или его компонентов, пациентам с тяжелой печеночной недостаточностью. Не назначают беременным.
Применение
Многие специалисты описывают ФДТ с использованием индоцианина зеленого как альтернативный метод лечения СНМ, предусматривающий внутривенное введение раствора индоцианина зеленого высокой концентрации и фокусную активацию.
В одном эксперименте ФДТ с использованием индоцианина зеленого и излучения с длиной волны 810 нм привела к интраваскулярному фототромбозу с повреждением эндотелия сосудов, сохранением ретинальной архитектоники и минимальными повреждениями нейроэпителия.
Интересно знать! Авторы описали два успешных случаях лечения скрытой неоваскулярной мембраны при ВДМ с использованием пятна большого диаметра, низкоинтенсивного лазера с длиной волны 810 нм и внутривенного струйного введения малого объема раствора индоцианина зеленого высокой концентрации и назвали метод И-ФДТ. Недавно название этой процедуры изменено на фототромбоз, опосредованный индоцианином зеленым. Продемонстрирована эффективность лечения таких ретинохориоидальных состояний, как капиллярная ретинальная гемангиома и персистирующая центральная серозная хориоретинопатия.
ФДТ иногда применяют также для лечения капиллярных гемангиом сетчатки, хориоидальной неоваскулярной мембраны другой этиологии (СНМ при синдроме Гринбланда – Странсберга, синдроме окулярного гистоплазмоза). Имеются сообщения о лечении рецидивов СНМ после применения хирургического вмешательства.
В 90-х годах XX в. единственным возможным методом лечения СНМ при ВДМ была коагуляция лазерным излучением. Однако только 10-20% СНМ были пригодны к лечению.
Это способствовало развитию новых методов, например ФДТ. Сейчас она является терапией выбора для больных с суб-и юкстафовеальными СНМ.
Применение лазерного излучения (для экстра-и юкстафовеальной СНМ) и ФДТ – доказанные и наиболее изученные методы лечения.
Итак, комбинированная терапия, вероятно, может повысить качество зрения и жизни у больных с экссудативной формой ВДМ. Сочетание ФДТ с интравитреальным введением ингибиторов фактора роста эндотелия сосудов является следующим шагом в лечении СНМ при ВДМ.
Источник:
Фотодинамическая терапия (ФДТ) в офтальмологии
Фотодинамическая терапия сетчатой оболочки глазного яблока применяется при влажной форме возрастной макулярной дегенерации. Эта методика не подходит для лечения пациентов с сухой форой дегенеративных изменений сетчатки. ФДТ является разновидностью лазерной терапии. При этом назначают ее только в крайних случаях.

Принцип действия
При фотодинамической терапии в кровоток пациента вводят специальный светочувствительный компонент вертепорфин (Визудин). Это вещество накапливается только в эндотелии патологически измененных сосудов под макулой.
Далее глаз облучают лазерным светом, который активирует препарат, в результате чего возникает тромбоз сосудов. Эти тромбы блокируют патологические сосуды, жидкость под сетчаткой перестает скапливаться, то есть форма и положение макулы не изменяются.
При разрастании патологической соединительной ткани и мембраны под сетчаткой разрушаются клетки в области макулы. Это приводит к потере центрального зрения.
Продолжительность сеанса при фотодинамической терапии составляет около 20 минут, а провести лечение можно как в кабинете врача, так и в различных специализированных клиниках.
Эффективность методики
Вещество вертепорфин, который используют в ходе фотодинамической терапии, накапливается и в других быстро делящихся клетках. При этом кожа пациента и его глаза становятся очень чувствительными к световым лучам.
В связи с этим в течение нескольких дней (от 2 до 5) необходимо носить солнечные очки для защиты глаз и одежду с длинным рукавом для защиты кожи.
За счет ограничения роста патологических сосудов в области макулы после ФДТ, предупреждается дальнейший рост и распространение влажной формы макулодистрофии.
Эта методика не помогает восстановить уже утраченное зрение, однако предотвращает дальнейшее повреждение сетчатки и утрату зрительной функции. Пациенты, у которых диагностирована влажная макулярная дегенерация, должны получать комплексную терапию, так как только в этом случае удается получить необходимый клинический результат.
Некоторые врачи полагают, что фотодинамическая терапия является наиболее эффективной методикой и превосходит даже агрессивную лазерную хирургию. При лазерном лечении формируется центральное слепое пятно, то есть навсегда утрачивается центральное зрение. При этом рост патологически измененных сосудов продолжается.
При фотодинамической терапии риск потери зрения снижается за счет предотвращения последующего роста патологических сосудов под сетчаткой глаза. Риск кровотечения из них также снижается, так как процедура действует направленно на сосуды и не повреждает окружающие нервные клетки сетчатки, включая макулярную зону.
Окончательная эффективность лечения зависит от того, в какой области располагаются измененные сосуды и какое они имеют строение. К сожалению, прогрессирование заболевания замедляется лишь временно, так как спустя три месяца патологические сосуды вновь начинают кровоточить. Чтобы получить клинический эффект при влажной макулодистрофии применяется одновременно несколько типов лечения.
Возможные риски
После фотодинамической терапии только у 1-3% пациентов отмечается частичное снижение остроты зрения. Иногда зрение постепенно восстанавливается. К другим побочным эффектам ФДТ относят:
- Временное нарушение зрения (дефект поля зрения, снижение его остроты, формирование патологического зрения).
- Местные реакции на введение фотосенсибилизатора вертепорфина (кровотечение, отек, воспалительная реакция, боль).
- Иногда возникают болезненные ощущения в нижней трети спины, что является реакцией не введение препарата.
- Фотосенсибилизация организма, которая может привести к солнечному ожогу без должной защиты кожи и глаз.
Следует еще раз сказать, что фотодинамическая терапия показана только в случае влажной возрастной дегенерации макулы. Общая эффективность, а также отдаленные последствия ФДТ до конца не изучены.
Сам фотосенсибилизатор Визудин является дорогостоящим лекарством.
При этом нужно соизмерять этот показатель и возможны положительный эффект, заключающийся в замедлении потери зрения в результате дегенеративных процессов в сетчатке.
Источник: